A resistência à insulina não é um evento isolado, é um processo progressivo. Mais do que um valor em exames, ela revela a trajetória metabólica do paciente e pode antecipar o risco de diabetes tipo 2 anos antes do diagnóstico. Neste artigo, você vai entender como essa progressão acontece e o que isso muda na prática clínica.
Neste artigo Iremos explorar:
ToggleIntrodução
A resistência à insulina não começa no diagnóstico.
Ela começa anos antes.
De forma silenciosa, progressiva e, muitas vezes, invisível aos olhos de quem interpreta exames apenas pelos valores de referência.
Esse é um dos maiores erros da prática clínica atual.
Porque quando o diabetes tipo 2 aparece, o processo já está avançado.
A resistência à insulina (RI) é um dos pilares centrais da fisiopatologia do diabetes tipo 2. No entanto, ela não surge de forma abrupta. Trata-se de uma deterioração metabólica gradual, impulsionada por múltiplos mecanismos, como:
- Inflamação de baixo grau
- Lipotoxicidade
- Disfunção mitocondrial
- Alterações no metabolismo lipídico
Compreender essa progressão muda completamente o raciocínio clínico.
E foi exatamente isso que um estudo de coorte longitudinal publicado no Diabetes Research and Clinical Practice Journal investigou ao acompanhar 1.184 adultos sem diabetes por cerca de 4,5 anos, avaliando como a resistência à insulina evolui ao longo do tempo e como isso se relaciona com o desenvolvimento de diabetes tipo 2.
O principal achado?
Não é o valor isolado que define o risco. É a trajetória metabólica..
Fatores associados à progressão da resistência à insulina
Um dos principais achados do estudo foi que alguns fatores metabólicos estão associados a uma deterioração mais rápida da resistência à insulina.
Entre eles destacam-se:
- obesidade
- ganho de peso ao longo do tempo
- pré-diabetes
- dislipidemia
- síndrome metabólica
Esses fatores refletem um ambiente metabólico caracterizado por inflamação crônica, aumento de ácidos graxos circulantes e alterações na distribuição de gordura corporal, todos mecanismos que contribuem para a redução da sensibilidade à insulina.
Esse cenário reforça que a resistência à insulina não ocorre isoladamente, mas está inserida em um contexto metabólico mais amplo, frequentemente associado à síndrome metabólica.
Velocidade da resistência à insulina: o verdadeiro marcador de risco
Aqui está o ponto mais importante do estudo e também o mais negligenciado na prática clínica.
Os pesquisadores avaliaram não apenas os níveis de resistência à insulina, mas a velocidade com que ela evolui ao longo do tempo, utilizando marcadores como:
- ΔHOMA2-IR/ano
- ΔISI0,120/ano
O resultado mais relevante está apresentado na Tabela 1 do artigo: a comparação da variação anual da resistência à insulina, medida pelos marcadores ΔHOMA2-IR/year e ΔISI0,120/year.
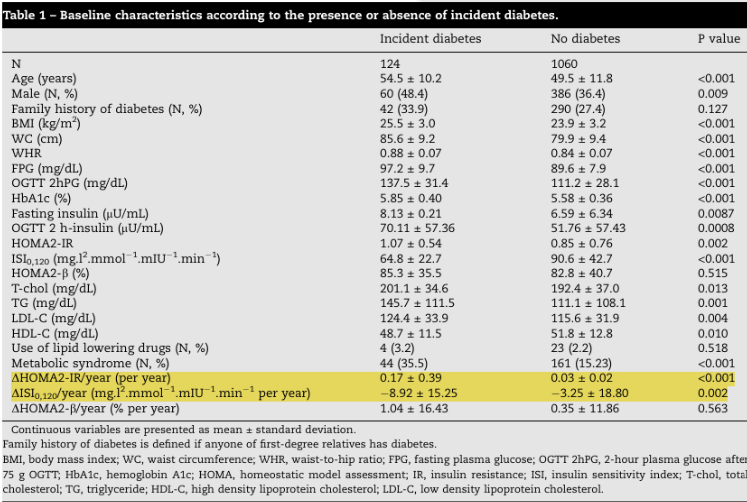
Os indivíduos que desenvolveram diabetes ao longo do seguimento apresentaram um aumento significativamente maior do HOMA2-IR ao longo do tempo (0,17 ± 0,39 vs. 0,03 ± 0,02), indicando progressão mais rápida da resistência à insulina. Paralelamente, também demonstraram uma queda mais acentuada da sensibilidade à insulina medida pelo ISI0,120 (−8,92 vs. −3,25 por ano).
Em conjunto, esses achados mostram que não é apenas o nível de resistência à insulina em um momento isolado que importa, mas a velocidade com que essa resistência se agrava ao longo do tempo.
Indivíduos que evoluem para diabetes apresentam uma deterioração metabólica progressiva, caracterizada por aumento da resistência à insulina e redução da sensibilidade à insulina anos antes do diagnóstico clínico da doença.
Assim, mais do que identificar a presença de resistência à insulina em um determinado momento, torna-se relevante observar a trajetória metabólica do paciente ao longo do tempo.
O estudo demonstra que a progressão da resistência à insulina é maior nos indivíduos que posteriormente desenvolvem diabetes, sugerindo que essa deterioração metabólica gradual antecede o diagnóstico clínico da doença.
O erro mais comum na prática clínica
Avaliar um exame isolado.
Esse é o erro.
Quando você olha apenas para um HOMA-IR pontual, você perde a informação mais importante:
A trajetória metabólica do paciente.
Na prática, isso significa:
- Um paciente pode estar com exames dentro da referência e ainda assim estar piorando
- Outro pode estar fora da referência, mas melhorando
Sem acompanhamento longitudinal, você não sabe.
E sem essa informação, você perde o timing clínico.
A adaptação das células β pancreáticas
O estudo também demonstrou que a progressão da resistência à insulina está associada à alteração da função das células β pancreáticas.
Na Tabela 3, observa-se uma forte correlação entre o aumento anual da resistência à insulina (ΔHOMA2-IR) e a variação da função das células β (ΔHOMA2-b), evidenciando que, à medida que a resistência à insulina se intensifica, o pâncreas responde de forma adaptativa, ajustando a produção de insulina.
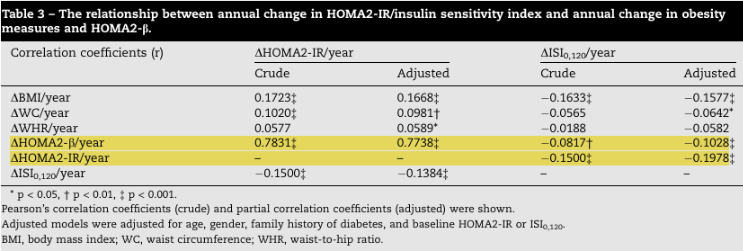
Esse mecanismo compensatório ajuda a explicar por que muitos indivíduos permanecem por anos com glicemia aparentemente normal, mesmo já apresentando alterações metabólicas importantes.
No entanto, essa compensação não é sustentável indefinidamente: com a progressão contínua da resistência à insulina, a capacidade das células β pode se tornar insuficiente, favorecendo o desenvolvimento do diabetes tipo 2.
Metabolismo lipídico: o motor oculto da resistência à insulina
Os autores também observaram associação entre alterações no perfil lipídico e mudanças na resistência à insulina.
Níveis mais elevados de triglicerídeos e níveis reduzidos de HDL-colesterol foram associados à progressão da resistência à insulina ao longo do tempo.
Essa relação reforça a interação entre metabolismo lipídico e metabolismo da glicose. O excesso de ácidos graxos livres pode favorecer mecanismos como:
- lipotoxicidade
- inflamação metabólica
- disfunção mitocondrial
Todos esses processos contribuem para a deterioração da sensibilidade à insulina.
Esse tema também é discutido em outros conteúdos do blog da Formação em Saúde Avançada®, como o artigo sobre o índice triglicerídeos-glicose (TyG) como marcador metabólico de risco cardiometabólico, que explora a utilidade clínica da relação entre triglicerídeos e glicemia na identificação precoce de resistência à insulina.
Se você quiser aprofundar esse raciocínio, vale a leitura sobre o índice triglicerídeos-glicose (TyG) como marcador clínico de resistência à insulina e risco cardiometabólico:
Leia nosso artigo sobre índice triglicerídeos-glicose (TyG) e hiperuricemia
Influência genética: por que pacientes respondem de forma diferente?
Nem todos os pacientes evoluem da mesma forma diante dos mesmos estímulos metabólicos.
Parte dessa variabilidade está relacionada à genética, especialmente a genes envolvidos no metabolismo lipídico, que podem influenciar:
- Níveis de triglicerídeos
- Distribuição de gordura corporal
- Eficiência no uso de ácidos graxos
- Resposta metabólica à dieta
Mas o ponto mais importante não é a genética em si.
É o que isso muda na prática clínica.
Na prática, isso significa que dois pacientes podem seguir a mesma conduta e ainda assim evoluir de formas diferentes.
Isso ajuda a explicar:
- Falhas em protocolos padronizados
- Diferentes respostas à mesma estratégia alimentar
- Desenvolvimento precoce de resistência à insulina em alguns indivíduos
Ou seja: o metabolismo é individual, não padronizado.
A nutrigenética permite acessar essa individualidade.
Com ela, é possível:
- Identificar predisposição à resistência à insulina
- Antecipar risco metabólico antes de alterações laboratoriais
- Ajustar estratégias nutricionais com mais precisão
Na prática, isso reduz tentativa e erro e aumenta a assertividade clínica.
Dentro da abordagem funcional, esse olhar amplia o raciocínio clínico, integrando:
- Genética
- Metabolismo
- Ambiente
- Estilo de vida
Esse é o nível de análise que permite sair de uma abordagem reativa para uma atuação verdadeiramente preventiva.
Nesse contexto, exames nutrigenéticos podem ser utilizados como ferramenta complementar para aprofundar a individualização da conduta clínica.
Eles não substituem o raciocínio clínico.
Mas aumentam a precisão dele.

Os exames genéticos permitem:
- Reduzir tentativa e erro
- Identificar predisposições metabólicas
- Personalizar condutas
Implicações clínicas: o que muda na prática
A resistência à insulina deve ser entendida como:
- Um processo progressivo
- Dinâmico
- E mensurável ao longo do tempo
Na prática clínica, isso implica:
- Não avaliar exames de forma isolada
- Monitorar tendências metabólicas
- Integrar marcadores (glicose, lipídios, insulina)
- Identificar padrões de deterioração precoce
Em resumo: você deixa de olhar fotos e passa a analisar o filme metabólico do paciente.
Esse tipo de raciocínio clínico é o que diferencia um profissional da saúde funcional.
Conclusão
O que define o risco não é apenas o valor atual.
É a velocidade da deterioração metabólica.
O estudo demonstra que a progressão da resistência à insulina funciona como um marcador indireto de diabetes futuro, conectando fatores metabólicos ao desenvolvimento da doença.
Para a prática clínica, a mensagem é clara:
- Acompanhe a evolução, não apenas o resultado
- Integre os marcadores
- Identifique padrões precoces
Porque quando você entende a trajetória…
Você muda o desfecho.
Referência
Wu WC et al. Progression of insulin resistance: A link between risk factors and the incidence of diabetes. Diabetes Research and Clinical Practice.
Formação em Exames Laboratoriais 2.0
- Curso de extensão 100% online para profissionais da saúde
- Atualização contínua através de aulas mensais no Zoom
- Conteúdo com foco em aplicação prática
- 15 dias de garantia

